泌尿器科医・木村明の日記

腎尿管結石・前立腺癌・肥大症の診断が得意な超音波専門医。

腎尿管結石・前立腺癌・肥大症の診断が得意な超音波専門医。
昨日の日記にも載せた年間前立腺生検件数。
(包茎手術) | (パイプカット) | (前立腺針生検) | ||
今年はついに当院での日帰り前立腺生検は2例だけでした。
当院では15年前の開業時から日帰り6か所生検を行ってきました。
早期発見・早期手術が原則だった頃はそれでよかったのです。
ここ数年、無治療経過観察でも進行しない癌の存在が明らかになってきました。
そのため今では、まずMRI検査を行い、疑わしい所見がある場合に2泊3日での12か所(以上)生検を行うのが一般的になりました。
当院で日帰り6か所生検を行っているのは仕事等で入院できない人に限るようになりました。
入院が可能と答えた方は、MRI検査も含め、総合病院に紹介しています。
前立腺のMRI検査はどこで受けてもよい、という訳ではないと考えているので。
よい条件で撮影した画像を、経験豊富な放射線科医が読影しなければ正診率は低くなるのです。

PI-RADS ver2とはProstate imaging reporting and data systemのsecond version。
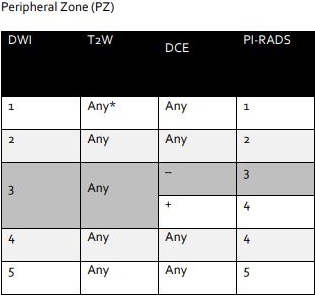
外腺部に関しては拡散強調画像での診断が主。
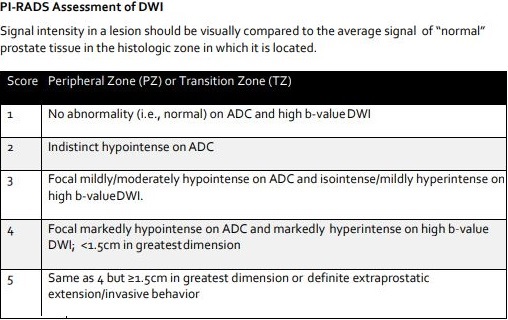
MRIの拡散強調画像で見つかる癌は悪性度の高い癌、拡散強調画像で写らない癌はおとなしい癌です。
あなたは癌ですが治療は当面不要です、と言われるのはうれしいような、困るような感じ。
治療不要な癌なら、見つけない方が、患者の精神衛生上良いと言えます。
グリーソンスコア6のおとなしいガンの90%は拡散強調では写らない、というのは好ましいことです。
PI-RADS ver2の特徴は、癌を見つける、から、治療不要な癌は見つけない、に発想を変えたことです。
気を付けなければならないのは、内腺部はT2強調画像で診断すること。
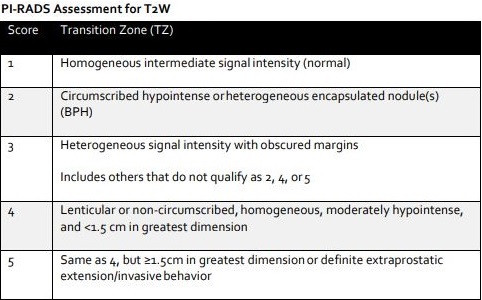
PI-RADS ver2を勉強していない放射線科読影医もいるようで、
PI-RADS ver2に基づくレポートを作成してくれないだけでなく、
拡散強調画像で内腺部に高信号域があるのを、癌の疑い、と書いてあるレポートを見たことがあります。
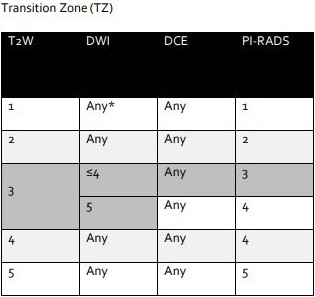
T2強調画像で診断出来ないときだけ、拡散強調画像を参考にするのです。
拡散強調は水分子の移動しにくさを映すものです。
細胞がぎっしり詰まっている所では水は動きにくくなり、拡散強調画像では高信号になります。
拡散しない水分子強調画像、と呼んだほうが良いかも。
移動している水から信号を拾わないようにするには、シャッタースピードを水の動く速度より長くしなければなりません。
拡散強調画像はシャッタースピード(シャッターが開いている時間)が長いのです。
シャッターが開いている時間が長ければ動いている物はぼやけます。
直腸内にガスがあれば、モーションアーチファクトで前立腺背面がぼやけます。
某病院では、MRIに放射線科医が立ち会い、直腸内にガスがあれば、看護師が管でガス抜きしているとのことでした。
放射線科医には自分の診断が正しかったか、のフィードバックが必要です。
手術を担当した泌尿器科医との討論は精度を上げるのに役立ちます。
なので、私は放射線科医だけが勤務している画像センターではなく、
放射線科医・泌尿器科医がいる総合病院に紹介するようにしています。
私は前立腺がんの超音波診断で学位を取りました。
私は大学では超音波検査担当でした。
画像所見と手術所見が一致したか、
執刀医から教えてもらわないと診断能力は向上しないことを、
身をもって体験しているのです。
2019年12月24日